 Dra. Fernanda Valente | Reprodução Humana SP | WhatsApp
Dra. Fernanda Valente | Reprodução Humana SP | WhatsApp



895
Muitas mulheres sabem que há uma relação entre a ovulação e o período fértil, quando a fertilidade e as chances de engravidar são maiores. Estes termos podem até mesmo ser confundidos, embora sejam ligeiramente diferentes.
Neste texto, vamos mostrar mais detalhes dessa relação e os problemas que podem prejudicar a capacidade reprodutiva das mulheres. Boa leitura!
O aparelho reprodutor feminino é estruturado já nas primeiras semanas do desenvolvimento embrionário. Com a fusão parcial dos ductos de Müller, formam-se o útero e as tubas uterinas; e com a migração das células germinativas para as extremidades das tubas, os ovários.
As células germinativas são precursoras dos óvulos. Essas células se dividem resultando em células com metade do DNA do embrião.
Este é o único momento da vida da mulher em que são produzidas células reprodutivas, ou seja, ao nascer, a mulher conta com uma quantidade limitada de óvulos, que chamamos reserva ovariana. Os ovários são formados basicamente pelos óvulos e as células dos folículos, estruturas que envolvem os óvulos um a um.
A reserva ovariana é pouco consumida antes da puberdade, para a manutenção das taxas basais de alguns hormônios. A menarca (primeira menstruação) marca o início da vida fértil da mulher e também um aumento no consumo da reserva ovariana, que passa a fornecer óvulos para a ovulação a cada ciclo.
Como a mulher não produz células reprodutivas depois do nascimento, a cada ciclo menstrual parte das células reprodutivas é consumida de forma irreversível. Progressivamente, esse mecanismo leva a uma diminuição da reserva ovariana, que chega ao fim por volta da 5° década de vida, com a menopausa.
A reserva ovariana é essencial para o ciclo menstrual, não somente por fornecer os óvulos que participam da ovulação, mas também porque a produção dos hormônios sexuais é resultado da interação entre as gonadotrofinas da hipófise e as células dos folículos ovarianos.
O ciclo menstrual é dividido em três fases sequenciais – fase folicular, ovulação e fase lútea. A chegada do sangue menstrual marca o primeiro dia do ciclo.
Os acontecimentos hormonais e celulares do ciclo menstrual têm dois objetivos principais: coordenar o amadurecimento do folículo dominante, que participa efetivamente da ovulação, e preparar o útero para receber um possível embrião, caso a fecundação realmente aconteça, após a ovulação.
Ainda que seja um dos momentos mais centrais do ciclo menstrual, a ovulação é um evento relativamente curto, especialmente se comparado à duração das fases folicular e lútea.
A fase folicular começa com a retomada gradual da produção de GnRH (hormônio liberador de gonadotrofinas), pelo hipotálamo. O GnRH atua sobre a hipófise, estimulando a liberação das gonadotrofinas – FSH (hormônio folículo-estimulante) e LH (hormônio luteinizante) – na corrente sanguínea.
As gonadotrofinas têm receptores nas células dos folículos ovarianos, onde coordenam a produção dos hormônios sexuais, principalmente estrogênios, e o recrutamento de folículos para a ovulação.
Nesse sentido, a maior parte dos folículos recrutados a cada ciclo não participa efetivamente da ovulação, mas sim da produção dos hormônios pré-ovulatórios. Somente o folículo dominante completa o processo de crescimento e rompe-se, na ovulação, liberando o óvulo em direção às tubas uterinas.
A dinâmica hormonal que antecede a ovulação também desempenha tarefas importantes na preparação do útero para receber um possível embrião – o que é tão essencial para a fertilidade como a própria ovulação.
Os estrogênios produzidos principalmente na fase folicular também têm receptores nas células do endométrio, tecido que recobre a cavidade uterina. Neste tecido, os estrogênios induzem a multiplicação celular e provocam o espessamento do endométrio, antes da ovulação.
Após a ovulação, com a formação do corpo lúteo, a progesterona passa a ser produzida e sua principal função neste momento é finalizar o preparo endometrial, tornando o útero receptivo a um possível embrião.
A ovulação é uma das variáveis que devem ser consideradas para o cálculo do período fértil, mas não é a única: o tempo de sobrevivência do óvulo após a ovulação e dos espermatozoides no trajeto até as tubas, também são fatores essenciais para saber quando é o melhor período para tentar engravidar.
Nesse sentido, tomando como base um ciclo menstrual regular (de 28 dias), a ovulação acontece por volta do 14° dia após a menstruação, fazendo com que o período fértil compreenda o intervalo entre o 11° e o 16° dias do ciclo.
A SOP (síndrome dos ovários policísticos) e a endometriose ovariana, que forma endometriomas, são os diagnósticos mais frequentes nas mulheres com infertilidade por distúrbios ovulatórios.
Embora a etiologia das duas condições seja bastante específica, ambas podem estar associadas a sintomas como oligovulação (diminuição da quantidade de ciclos ovulatórios) e anovulação (ausência total de ovulação), que podem diminuir relevantemente as chances de engravidar.
Além disso, o endometrioma pode também prejudicar a reserva ovariana: como esses cistos tornam-se maiores e inflamados sob atividade dos próprios estrogênios do ciclo menstrual, o crescimento e a inflamação podem danificar os folículos primários, diminuindo permanentemente a fertilidade da mulher.
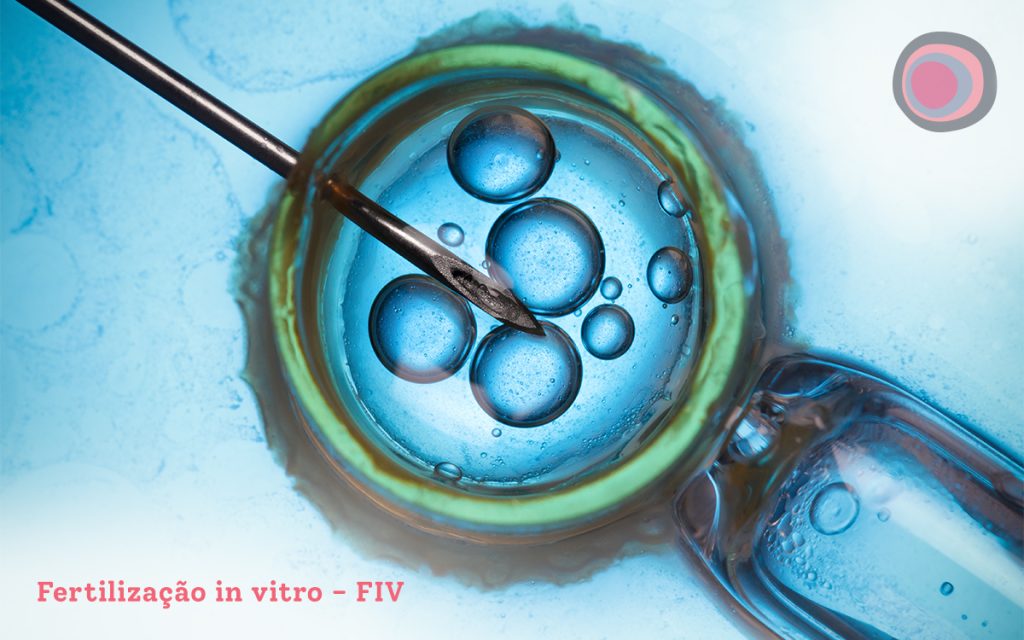
A reprodução assistida, atualmente, conta com três técnicas principais – RSP (relação sexual programada), a IA (inseminação artificial) e a FIV (fertilização in vitro) –, todas adequadas para casos de infertilidade por anovulação e oligovulação.
Enquanto a FIV é a abordagem mais complexa, por reproduzir a fecundação fora do corpo da mulher, a RSP e a IA são técnicas menos complexas, que principalmente monitoram e induzem o período fértil para aumentar as chances de uma gestação natural (no caso da RSP) ou após a inseminação do sêmen (na IA).
Entenda melhor como é feito o cálculo do período fértil tocando neste link!
Compartilhe:
Último Post: