 Dra. Fernanda Valente | Reprodução Humana SP | WhatsApp
Dra. Fernanda Valente | Reprodução Humana SP | WhatsApp



74
O espermograma é um dos exames mais fundamentais para avaliar a qualidade do sêmen e a fertilidade masculina. Esse procedimento, realizado em laboratórios e clínicas de reprodução assistida, analisa parâmetros seminais definidos pela Organização Mundial da Saúde (OMS) como referência.
Nesse sentido, o espermograma permite a identificação de alterações seminais, já que o exame consegue obter informações valiosas sobre a concentração, motilidade e morfologia dos espermatozoides e pH do sêmen – aspectos essenciais para a fecundação.
Neste artigo, vamos explorar as principais informações sobre o espermograma e as alterações seminais que podem ser identificadas por meio deste exame.
Antes de abordarmos as alterações seminais, é importante compreender o que é o sêmen: uma secreção composta por espermatozoides e fluidos produzidos pelas glândulas sexuais masculinas.
Os espermatozoides são células reprodutivas masculinas especializadas com a importante missão de fertilizar o óvulo, dando início à formação de um embrião. Eles são produzidos nos testículos, órgãos localizados na bolsa escrotal, e têm como principal característica seu aspecto: células alongadas, com uma cabeça, uma peça intermediária e uma cauda.
A cabeça do espermatozoide contém o núcleo, que carrega o material genético responsável por transmitir as características hereditárias do pai, e o acrossomo, com enzimas que interagem com a zona pelúcida do óvulo.
Já a peça intermediária é responsável pela conexão entre a cabeça e a cauda e por abrigar uma grande quantidade de mitocôndrias, que produzem energia para o movimento dos espermatozoides. A cauda, por sua vez, é uma estrutura flagelar que permite a motilidade dos espermatozoides, possibilitando seu deslocamento em direção ao óvulo.
Além dos espermatozoides, o sêmen também é composto pelos fluidos produzidos nas glândulas anexas do sistema reprodutivo masculino: próstata, glândulas bulbouretrais e vesículas seminais.
Esses fluidos fornecem nutrientes e substâncias específicas que mantêm os espermatozoides saudáveis e viáveis, como a frutose, que fornece energia aos espermatozoides.
O sêmen desempenha um papel fundamental na reprodução, pois ele fornece o meio de transporte para os espermatozoides chegarem ao óvulo, permitindo que essas células se movimentem no ambiente vaginal e trajeto até o óvulo, onde ocorre a fertilização.
Os parâmetros seminais são medidas padronizadas pela OMS e que são utilizadas para avaliar a qualidade do sêmen e o desempenho dos espermatozoides.
Os parâmetros seminais mais comumente analisados incluem a concentração, a motilidade e a morfologia dos espermatozoides, a quantidade de líquido seminal e o pH do sêmen. Cada um desses parâmetros fornece informações cruciais sobre a qualidade do sêmen e a capacidade dos espermatozoides de fertilizar o óvulo.
A concentração de espermatozoides refere-se à quantidade de espermatozoides presentes em um determinado volume de sêmen – expressa em milhões de espermatozoides por mililitro (milhões/ml) de sêmen. Quanto maior a concentração de espermatozoides, maior é a chance de que uma quantidade maior dessas células dispute o óvulo para a fecundação.
A motilidade dos espermatozoides é outra medida fundamental, pois indica a capacidade de movimento e locomoção dos espermatozoides em direção ao óvulo, ao passo que sua morfologia – forma e a estrutura dos espermatozoides –, além de influenciar a motilidade, também indica que os espermatozoides têm maior probabilidade de serem funcionais e de alcançarem o óvulo com sucesso.
Embora não seja diretamente indicativa da fertilidade, a análise da quantidade de líquido seminal – relacionada à quantidade total de sêmen ejaculado – pode fornecer informações adicionais sobre a saúde geral das glândulas sexuais masculinas.
Da mesma forma, o pH adequado (mais alcalino) é importante para manter a viabilidade e a funcionalidade dos espermatozoides ao longo do trato reprodutivo feminino, que é mais ácido.
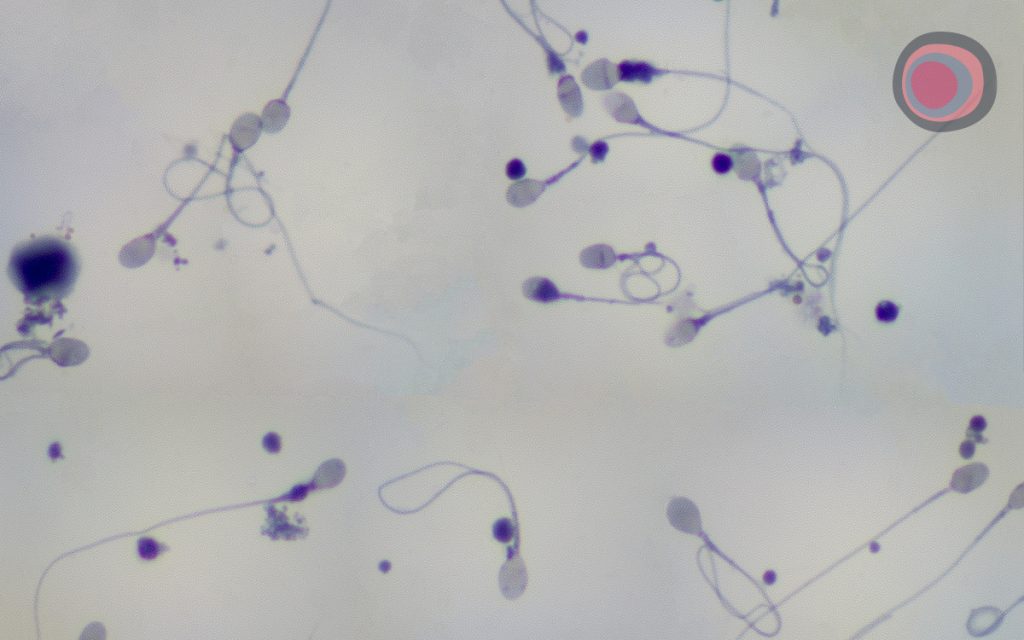
As alterações seminais referem-se a desvios dos parâmetros seminais considerados normais, podendo impactar negativamente o desempenho do sêmen e suas chances de fertilizar o óvulo – o que, consequentemente, reduz as chances de gravidez.
Entre as principais alterações seminais identificadas no espermograma, três delas são de grande relevância: a baixa concentração de espermatozoides (e ausência de espermatozoides), a motilidade reduzida e a morfologia anormal dos espermatozoides.
Também conhecida como oligozoospermia, a baixa concentração de espermatozoides refere-se à diminuição na quantidade de espermatozoides presentes no ejaculado, reduzindo a probabilidade de um único espermatozoide alcançar e fertilizar o óvulo. Nos casos mais graves, quando não existem espermatozoides no sêmen – o que chamamos azoospermia –, a infertilidade pode ser mais severa.
A motilidade reduzida dos espermatozoides, chamada de astenozoospermia, envolve a dificuldade dos espermatozoides em se moverem de forma adequada e eficiente em direção ao óvulo. Essa alteração compromete a capacidade dos espermatozoides de percorrerem o trajeto até o óvulo, diminuindo as chances de fertilização.
Já na teratozoospermia, em que se observa alterações na forma e estrutura dos espermatozoides, essas células têm maior dificuldade em realizar a fertilização corretamente, uma vez que sua estrutura pode afetar a capacidade de penetração no óvulo e também a própria motilidade.
É importante destacar que essas alterações seminais podem ser causadas por uma série de fatores, incluindo condições genéticas, exposição a substâncias tóxicas, infecções, distúrbios hormonais, estresse e estilo de vida pouco saudável.
Como comentamos, o espermograma é um exame realizado para avaliar a qualidade do sêmen e a fertilidade masculina. Para realizar o espermograma, é necessário coletar uma amostra de sêmen, seguindo algumas orientações específicas.
O paciente é instruído a abster-se de ejaculação por um período determinado, geralmente de dois a cinco dias antes da coleta do sêmen, para que os resultados sejam mais precisos.
A coleta do sêmen pode ser feita masturbação, e o paciente deve ejacular em um recipiente estéril, fornecido pelo próprio laboratório ou clínica.
Uma vez coletada a amostra, o sêmen é encaminhado ao laboratório para análise, quando os parâmetros seminais são avaliados por análises microscópicas e técnicas específicas.
Após a análise, elabora-se um relatório com os resultados do espermograma, destacando os parâmetros seminais e suas respectivas avaliações.
Ficou interessada em saber mais sobre o espermograma? Então toque neste link e leia nosso artigo completo.
Compartilhe:
Último Post: