 Dra. Fernanda Valente | Reprodução Humana SP | WhatsApp
Dra. Fernanda Valente | Reprodução Humana SP | WhatsApp



1168
O sêmen é um composto expelido pela uretra masculina durante a ejaculação, formado basicamente por espermatozoides e os líquidos produzidos pelas glândulas anexas – vesículas seminais, glândulas bulbouretrais e próstata.
A qualidade do sêmen guarda em si boa parte do potencial reprodutivo dos homens e a fertilidade masculina depende da normalidade de alguns componentes que integram o líquido ejaculado.
A função do sêmen é conduzir os espermatozoides de forma segura, desde sua produção nos túbulos seminíferos e amadurecimento nos epidídimos, para que possam percorrer todo o trajeto dentro do aparelho reprodutivo feminino, após a ejaculação, mantendo intacta sua integridade física e genética.
O espermograma é um dos exames pelos quais se pode avaliar esses aspectos e, por isso, a fertilidade masculina, ao lado do teste de função espermática e do teste de fragmentação do DNA espermático, que indica com mais precisão a probabilidade de problemas genéticos com as células reprodutivas.
Por isso, o espermograma é indicado para dar início à maioria das comorbidades do sistema reprodutivo masculino, especialmente àquelas que causam infertilidade. Este texto mostra as principais indicações para a solicitação do espermograma.
Espermograma é o nome dado ao exame que mede alguns aspectos do sêmen, indicando a existência ou não de alterações que possam prejudicar a função reprodutiva dos homens.
Os resultados dessas medidas devem ser comparados aos parâmetros estabelecidos pela Organização Mundial da Saúde (OMS), que estabelecem os padrões de normalidade para a qualidade do sêmen.
Os aspectos analisados pelo espermograma incluem concentração, motilidade e morfologia dos espermatozoides, a composição química dos líquidos que banham essas células (e são produzidos pelas glândulas anexas ao sistema reprodutivo masculino), o pH (que deve ser ligeiramente alcalino) e o aspecto geral desse material.
Em alguns casos, as alterações na aparência do sêmen podem ser observadas a olho nu, quando implicam em mudanças na cor, na viscosidade ou a presença de odores atípicos.
Nessas situações, o mais indicado é solicitar exames de cultivo bacteriano para averiguar a presença de agentes infecciosos, já que essa não é uma função do espermograma.
Um dos principais diagnósticos que podem ser identificados pelo espermograma é a oligozoospermia, caracterizada pela baixa concentração de espermatozoides no sêmen e pode ser causada por diversos fatores, como problemas na produção dos espermatozoides, obstruções nos ductos ejaculatórios ou condições genéticas.
Outro diagnóstico importante identificado pelo espermograma é a astenozoospermia, que se refere à redução da motilidade geral dos espermatozoides. Nesse caso, os espermatozoides têm dificuldade em se mover ou em nadar em direção ao óvulo para fertilizá-lo.
A astenozoospermia pode ser um indicativo de problemas na estrutura dos espermatozoides (teratozoospermia), desequilíbrios hormonais, infecções ou outros fatores que comprometem a função testicular.
O espermograma também é capaz de identificar a teratozoospermia, que se refere a anormalidades na morfologia dos espermatozoides, caracterizada quando uma porcentagem significativa dos espermatozoides apresenta formas anormais. A teratozoospermia pode ser causada por fatores genéticos, exposição a substâncias tóxicas, infecções ou outros problemas de saúde
Contudo o diagnóstico mais complexo identificado pelo espermograma é a azoospermia, uma condição em que não há a presença de espermatozoides no sêmen ejaculado. Existem dois tipos principais de azoospermia: obstrutiva e não obstrutiva.
A azoospermia obstrutiva ocorre quando há uma obstrução nos ductos ejaculatórios, impedindo que os espermatozoides sejam liberados no sêmen. Já a azoospermia não obstrutiva também é caracterizada pela ausência total de espermatozoides no sêmen, mas devido a problemas na produção ou maturação dos espermatozoides nos testículos.
No espermograma, nesses casos, não serão encontrados espermatozoides, além da presença de outros componentes seminais.
Utilizado para verificar a saúde reprodutiva antes de tentar uma gestação, o espermograma também pode ajudar a identificar infecções do trato reprodutivo, avaliar alterações hormonais, monitorar tratamentos oncológicos e realizar controles pós-operatórios.
O exame é solicitado quando um homem busca aconselhamento médico para ter filhos, mas também detecta infecções, como ISTs (infecções sexualmente transmissíveis) e inflamações, que podem temporariamente afetar a fertilidade.
Em casos de problemas hormonais, o espermograma não detecta diretamente as alterações, mas a diminuição na concentração de espermatozoides pode indicar a necessidade de exames hormonais adicionais.
Durante tratamentos oncológicos, o exame é solicitado regularmente para monitorar possíveis impactos na produção e estabilidade genética das células reprodutivas – e, após cirurgias como vasectomia, reversão e correção de varicocele, o espermograma é usado para confirmar o sucesso da esterilização ou a restauração da fertilidade.
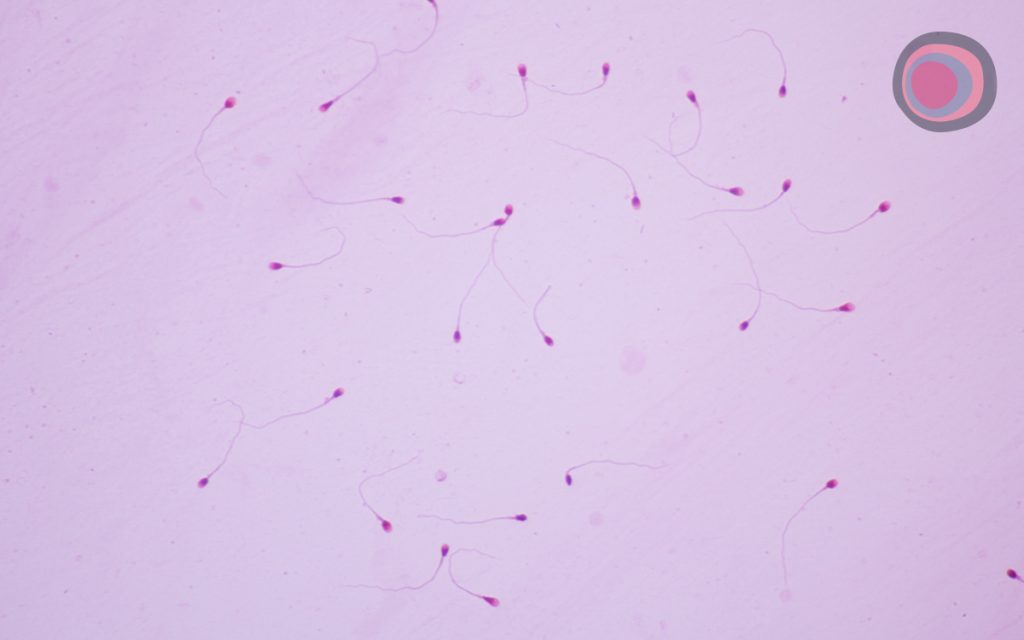
O espermograma é realizado por meio da coleta de amostra de sêmen por masturbação, em um ambiente apropriado e discreto, diretamente no laboratório responsável pela análise.
Não há requisitos específicos de preparação para o exame, mas é aconselhável que o homem lave as mãos e o pênis com água e sabão, enxugando-os adequadamente, evite o uso de lubrificantes e assegure-se de coletar todo o líquido ejaculado – especialmente o primeiro jato, que possui uma concentração mais elevada de espermatozoides.
A amostra de sêmen é então depositada em um recipiente descartável com tampa e enviada imediatamente ao laboratório para análise.
Os procedimentos laboratoriais do espermograma incluem uma série de análises clínicas realizadas no sêmen, como contagem de espermatozoides, medição do pH, avaliação da motilidade progressiva e não progressiva dos espermatozoides, contagem de leucócitos e identificação de células anormais e células mortas.
O espermograma desempenha um papel fundamental na determinação do diagnóstico de infertilidade conjugal, principalmente quando o fator masculino é uma das principais causas.
Leia mais sobre o espermograma tocando neste link.
Compartilhe:
Último Post: